malaria – Store medisinske leksikon (original) (raw)

Malariaparasitt (blå til høyre) trenger inn i en blodcelle (rød til venstre). Bildet er tatt ved skanning med elektronmikroskop og fargelagt. Det lille bildet som er innfelt er sterkere forstørret.
Malaria er en infeksjonssykdom som skyldes parasitter som kalles plasmodier. Disse overføres ved myggbitt. Sykdommen er særlig utbredt i Afrika.
Faktaboks
Navnet kommer av italiensk mal aria, 'dårlig luft', da man trodde sykdommen skyldtes et smittestoff i luften, miasme, som særlig fantes i sumpområder.
Også kjent som
tidligere kalt sumpfeber
Det viktigste sykdomstegnet ved malaria er feber som kommer i sykluser. Sikker diagnose stilles gjennom påvisning av malariaparasitter eller antigen i blodet. Malaria behandles med medisiner som dreper plasmodiene. Ubehandlet er det en farlig og potensielt dødelig sykdom.
Det er anslått at det i 2023 var 577 000 mennesker som døde som følge av malaria på verdensbasis. De fleste som dør er afrikanske barn med malaria som er forårsaket av malariaparasitten Plasmodium falciparum. Hovedandelen av de døde (75 prosent) var barn under fem år (WHO, 2024).
Hvert år blir nordmenn smittet med malaria på reise i Afrika. Ved reiser til malariaområder må man ta forholdsregler, først og fremst med bekledning og myggnett for å hindre myggbitt. Forebygging med medikamenter er aktuelt om man skal til spesielt utsatte områder.
Typer plasmodier
Det finnes fem arter plasmodier som kan gi malaria hos mennesker:
- Plasmodium falciparum er årsak til den farligste malariaformen og er ansvarlig for over 95 prosent av dødsfallene.
- De tre artene P. vivax, P. ovale og P. malariae gir stort sett mindre alvorlig sykdom, men P. vivax kan også gi alvorlig sykdom.
- P. knowlesi er en plasmodiumart som infiserer aper, men de siste åra har det også vært mange tilfeller hos mennesker, og plasmodien kan gi sykdomsbilde som P. falciparum.
Utbredelse
Malaria er utbredt over store deler av den tropiske verden, i Afrika, Asia, Sør- og Mellom-Amerika og Oseania. Malariaproblemet er absolutt størst i Afrika, hvor P. falciparum er den dominerende parasitten, mens P. vivax er mest utbredt i andre verdensdeler. P. ovale og P. malariae har mer begrensede utbredelsesområder. _P. knowlesi_-infeksjon forekommer bare i Sørøst-Asia, og særlig i Malaysia.
Verdens helseorganisasjon (WHO) har beregnet at det i 2023 var 263 millioner tilfeller av malariainfeksjon, men dette er usikre tall. Fra 2000 til 2015 ble antall nye malariatilfeller redusert med 47 prosent, og antall dødsfall ble redusert med 60 prosent. Årsaken til den gunstige utviklingen i tidsrommet 2000–2015 var først og fremst økt bruk av impregnerte myggnett. Mer effektive medikamenter og spraying innendørs har i tillegg spilt viktige roller. Fra 2015 til 2022 var antall nye tilfeller ganske stabilt, for så en svak økning i 2023, spesielt i Etiopia, Pakistan og Madagaskar. Både spredning av resistens av antimalariamiddelet artemisinin og koronapandemien virker til å ha hatt negativ effekt på behandling og forebygging av malaria. Spesielt i Asia, inkludert i Kambodsja og rundt Mekong-regionen, har resistens mot artemisinin spredd seg de siste 10–15 årene.

Kartet viser et omtrentlig bilde av hvor malaria er utbredt. Utbredelsen kan endre seg over tid og vil aldri gi et helt eksakt bilde. Det kan for eksempel være store forskjeller innad i et land avhengig av høyde over havet, nedbør og årstid.
Klimasensitiv infeksjonssykdom
Malaria har blitt kalt en klimasensitiv infeksjonssykdom, det vil si en infeksjonssykdom som er forventet å øke i utbredelse eller omfang på grunn av endringer i klimatiske forhold, som økt temperatur og mer ekstreme værforhold.
Endringer i klima kan føre til økt geografisk utbredelse og smitte fra klimasensitive sykdomsfremkallende mikroorganismer, spesielt de som smitter via en vektor. Vektorer er organismer som overfører smitte fra dyr til mennesker, eller mellom mennesker. Plasmodium-parasitten smitter malaria via en vektor som er malariamygg i slekten Anopheles.
Malaria i Norge
Malariaforekomst i Norge (2016-2022)
| tidspunkt | smittetilfeller |
|---|---|
| 2016 | 75 |
| 2017 | 61 |
| 2018 | 55 |
| 2019 | 196 |
| 2020 | 47 |
| 2021 | 68 |
| 2022 | 60 |
Kilde:Folkehelseinstituttet
Hvert år er det også dødsfall blant turister som har blitt infisert under besøk i malariaområder, særlig i Afrika. I Norge har dødsfall forekommet ytterst sjelden. Årlig erverver noen nordmenn malaria under opphold i Afrika, mens vi sjelden ser malaria ervervet i Asia og i Sør-Amerika. Felles for alle som får malaria under opphold i Afrika, er at de ikke har tatt malariarisikoen alvorlig. De fleste malariadiagnoser i Norge de siste årene er stilt hos afrikanere bosatt i Norge som reiser tilbake på familiebesøk eller ferie.
Ved feberanfall etter opphold i malariaområder er det viktig at både pasienter og leger tenker på malaria som en mulig sykdom. Dette for at de raskt skal komme til sykehusavdelinger som har den nødvendige ekspertisen for diagnostikk og behandling av malaria.
Smittemåte

Malariaparasitten overføres med hunnmygg av slekten Anopheles. Anopheles gambiae, på bildet, er kjent som en av de mest effektive.
Malaria overføres med hunnmygg av slekten Anopheles. Myggen stikker om kvelden og om natten. Fra myggens spyttkjertel overføres sporozoittstadiet av plasmodiene til mennesket via myggens stikk når myggen suger blod. Langt sjeldnere smittemåter er overføring fra mor til foster gjennom morkaken, ved blodoverføring og ved sprøytedeling hos rusmiddelavhengige.
Sykdommens syklus
Etter myggstikk forsvinner sporozoittene nokså raskt fra blodet og blir opptatt i levercellene. Der foregår en ukjønnet formering som resulterer i dannelsen av mange merozoitter. De kommer ut i blodet og invaderer røde blodceller. Det første plasmodiestadiet i de røde blodcellene kalles trofozoitter (ringformer) og formerer seg ukjønnet til schizonter. Modne schizonter består av et varierende antall merozoitter. Schizontene sprenger de røde blodcellene istykker, og pasienten får den karakteristiske feberstigningen som kjennetegner malaria.
De frigjorte merozoittene invaderer nye røde blodceller og blir til trofozoitter, som igjen formerer seg til schizonter. Noen merozoitter utvikles imidlertid til hannlige og hunnlige gametocytter, som ikke gir sykdom, men som spiller hovedrollen i overføring av malaria.
Når myggen suger blod fra malariainfiserte personer, kommer gametocyttene over i myggens tarmkanal. Der skjer det en kjønnet formering med sporozoitter som endeprodukt, og myggen er dermed klar til å infisere nye mennesker. Dette skjer ved at sporozoittene overføres til myggens spyttkjertel, og smitten overføres til vertens blod når myggen stikker.
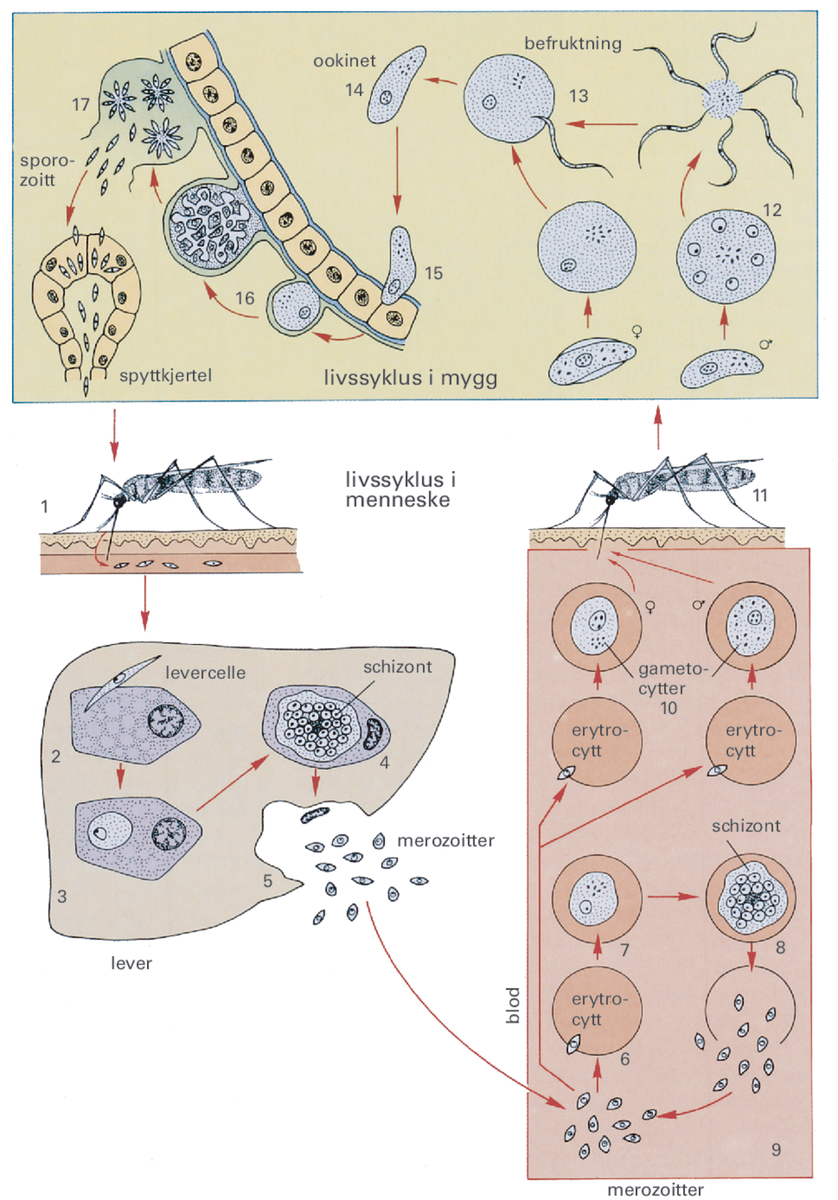
Skjematisk oversikt over malariaparasittens livssyklus. Sporozoitter injiseres i hudens blodårer i forbindelse med at hunnmyggen suger blod (1). Sporozoittene opptas i leverceller (2, 3), hvor det etter kjønnet formering dannes schizonter, bestående av mange merozoitter (4). Merozoittene frigjøres (5) og invaderer røde blodceller (6). Første stadium i de røde blodcellene kalles trofozoitter (7), som deler seg ukjønnet og blir til schizonter (8). Når schizontene er modne, sprenges den røde blodcellen istykker, og merozoittene svømmer ut (9). Merozoittene invaderer nye røde blodceller (6), og utvikles til trofozoitter (7) og videre til schizonter og så videre. En del merozoitter utvikler seg imidlertid ikke til trophozoitter, men til gametocytter (10). Dette er kjønnsformer (hunner og hanner), og når myggen (11) suger blod, kommer gametocyttene over i myggens tarmkanal, hvor hann-gametocytten befrukter hunnen (12, 13) og det dannes en ookinete (14, 15). Det utvikles en stor oocyste (16) som etter hvert sprekker, og de mange sporozoittene som var i den (17) finner for en stor del veien til myggens spyttkjertel. Den nyinfiserte hunnmyggen er dermed klar til å spre sykdommen videre (1).
Symptomer
Inkubasjonstiden, det vi si tiden det tar fra man er smittet til man får tegn og symptomer på malaria, varierer mye. Den kan være fra noen dager til flere måneder.
Det viktigste sykdomstegnet ved malaria er feber, og hos mange pasienter er feberen det eneste symptomet. Temperaturstigningen kommer raskt og er ofte ledsaget av frostanfall. Temperaturen holder seg høy i 6–8 timer ved de mindre alvorlige malariaformene, men ved falciparummalaria kan feberperioden vare opptil 24 timer. Denne forskjellen har blant annet sammenheng med at langt flere røde blodceller er infisert ved falciparummalaria enn ved de andre godartede malariaformene.
Både P. falciparum, P. vivax og P. ovale bruker 48 timer på utviklingen i de røde blodcellene. Det typiske sykdomsforløpet har derfor feberanfall annenhver dag. P. malariae bruker 72 timer på utviklingen i de røde blodcellene, og feberanfallene kommer derfor med tre dagers mellomrom. P. knowlesi bruker bare 24 timer på sin syklus, og resultatet blir stor parasittmengde i løpet av kort tid.
Det er imidlertid viktig å være klar over at malariapasienter de første dagene kan ha hyppige og uregelmessige feberanfall. Særlig er dette tilfelle ved falciparuminfeksjon.
Falciparummalaria
Fordi P. falciparum invaderer mange røde blodceller, og fordi infiserte røde blodceller kan tilstoppe kapillarer og små arterier, kan P. falciparum forårsake langt alvorligere vevsskader og sykdomsbilder enn de andre plasmodiumartene. Pasienter med falciparummalaria kan derfor få alvorlige symptomer fra en rekke organer. Det mest alvorlige er hvis hjernen rammes (cerebral malaria). Dette kan føre til blant annet kramper og bevisstløshet, og er en meget alvorlig tilstand som ubehandlet, og ofte tross behandling, fører til døden.
Livstruende sykdom kan også opptre i andre organer, for eksempel i form av lungeødem, hjertesvikt, nyresvikt og sjokk. Selv med den beste intensive behandlingen, kan det være umulig å redde pasienter med alvorlig falciparummalaria.
Diagnose

Elektronmikroskopisk bilde av en rød blodcelle som er infisert av Plasmodium falciparum.
Man får mistanke om malaria gjennom sykehistorie, klinisk bilde og blodprøver. Sikker diagnose kan man kun stille gjennom påvisning av malariaparasitter eller parasittantigen i blodet. Ved falciparummalaria er det svært viktig at diagnosen blir stilt tidlig i sykdomsforløpet.
Mikroskopiundersøkelse forteller om pasienten har malaria, og hvilken plasmodiumart vedkommende er infisert med. Antigentester er hurtigtester som ikke krever samme ekspertise som mikroskopi, og som i mange sammenhenger kan erstatte mikroskopi.
Behandling
Malaria behandles med medisiner som dreper plasmodiene (antimalariamidler). Hvilke legemidler som brukes, avhenger av hvilken malariaparasitt man har, og grad av sykdom.
Ukomplisert malariainfeksjon med P. falciparum behandles med artemisinin i kombinasjon med et annet antimalaria-legemiddel.
Standard innledende behandling av alvorlig malariainfeksjon er artesunat intravenøst. Dette etterfølges av en kur med antimalaria-legemidler i tablettform.
Infeksjoner med P. ovale og P. malariae kan alltid, og P. vivax nesten alltid, effektivt behandles med klorokintabletter. Pasienter med _P. vivax_- eller _P. ovale_-infeksjon må i tillegg behandles med primakin, et medikament som dreper parasitter som er tilbake i levercellene (hypnozoitter), og som uten primakinbehandling kan gi tilbakefall.
Falciparummalaria
Falciparummalaria kan ikke behandles med klorokin, fordi parasittene stort sett er resistente overfor medikamentet. Det anbefalte perorale middelet i dag er et artemisinin-kombinasjons-preparat, et artemisininderivat kombinert med et annet malariamiddel. Meflokin og et kombinasjonspreparat (atovakvon/proguanil) kan imidlertid også brukes til peroral behandling.
Til pasienter med alvorlig falciparuminfeksjon som må ha parenteral terapi brukes artemisininderivatet artesunat (se artemisinin) eller kinin. Artesunat er imidlertid å foretrekke fordi det virker raskere. Pasienter med alvorlig falciparummalaria krever ofte et omfattende behandlingsopplegg hvor respiratorbehandling, blodutskifting og dialysebehandling kan inngå.
- Les mer om antimalariamidler.
Forebygging
Ved reiser til malariaområder må man ta forholdsregler, slik at man kan redusere risikoen for å få malaria. Det er viktig å kle seg slik at myggen ikke kommer til, bruke myggmidler på hud og klær, myggnett om natten, og på alle måter redusere risikoen for myggstikk. Man bør i tillegg i en del tilfeller bruke forebyggende medisin, særlig i Afrika sør for Sahara. Hovedhensikten med medikamentell profylakse er å unngå falciparuminfeksjon. De aktuelle medikamenter med effekt mot P. falciparum er meflokin, doksycyklin og kombinasjonen atovakvon/proguanil.
Skal man reise til områder hvor malariaproblemet er beskjedent, eller hvor de godartede plasmodiene dominerer, er det oftest nok med god myggprofylakse. God og oppdatert informasjon om «forebygging av malaria hos reisende» finnes på Folkehelseinstituttets nettsider.
Sigdcelleanemi og malaria
Sigdcelleanemi er en arvelig sykdom som skyldes mutasjon i et av genene som koder for hemoglobin. Dette fører til lavt innhold av hemoglobin (anemi), og gjør at blodcellene blir skjørere.
Sigdcelleanemi er særlig utbredt i afrikanske land, Middelhavsområdet, Midtøsten og i India. Det har vist seg at det å være bærer av genet kan gi en grad av beskyttelse mot malaria, og dette er trolig forklaringen på hvorfor det er høyere forekomst av mutasjonen i regioner der man kan smittes av malaria.
Andre beskyttende tilstander
Talassemi, glukose-6-fosfat-dehydrogenase-mangel og enkelte hemoglobinvarianter kan også gi delvis beskyttelse mot malaria.