Хронический лимфолейкоз | это... Что такое Хронический лимфолейкоз? (original) (raw)
| Хронический лимфолейкоз | ||
|---|---|---|
 |
||
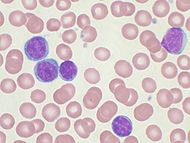
| Злокачественные клетки в мазке периферической крови | ||
| МКБ-10 | C91.191.1 | |
| МКБ-9 | 204.9204.9 | |
| МКБ-О | 9823/3 | |
| DiseasesDB | 2641 | 2641 |
| eMedicine | med/370 | med/370 |
| MeSH | D015462 | D015462 |
Хронический лимфолейкоз, или хронический лимфоцитарный лейкоз (ХЛЛ) — злокачественное клональное лимфопролиферативное заболевание, характеризующееся накоплением атипичных CD5/CD23-положительных В-лимфоцитов преимущественно в крови, костном мозге, лимфатических узлах, печени и селезёнке.
Содержание
- 1 Эпидемиология
- 2 Клинические проявления
- 3 Диагностика
- 4 Стадирование
- 5 Лечение
- 6 Прогноз
- 7 См. также
- 8 Примечания
- 9 Ссылки
Эпидемиология
ХЛЛ - одно из наиболее распространенных онкогематологических заболеваний. Также это наиболее частый вариант лейкоза среди представителей европеоидной расы. Ежегодная заболеваемость составляет ок. 3 случаев на 100 тыс. человек. Дебют заболевания как правило происходит в пожилом возрасте. Мужчины болеют в 1,5-2 раза чаще женщин. Этиологическая связь с канцерогенными химическими веществами и ионизирующим излучением не доказана. Предрасположенность передаётся по наследству (риск развития ХЛЛ у непосредственных родственников в 7 раз превышает популяционный). Описаны семейные случаи с относительно высокой пенетрантностью. По непонятным причинам редко встречается среди населения стран Восточной Азии. Предлейкозное состояние - моноклональный В-клеточный лимфоцитоз - наблюдается у 5-10% людей в возрасте старше 40 лет и прогрессирует в ХЛЛ с частотой около 1% в год.
Клинические проявления
Характерен абсолютный лимфоцитоз в периферической крови (по данным гемограммы) и костном мозге (по данным миелограммы). На ранних стадиях лимфоцитоз является единственным проявлением заболевания. Пациенты могут предъявлять жалобы на так называемые "конституциональные симптомы" - астению, повышенную потливость, спонтанное снижение массы тела.
Характерна генерализованная лимфаденопатия. Увеличение внутригрудных и внутрибрюшных лимфатических узлов выявляется при ультразвуковом или рентгенологическом обследовании, периферические л/у доступны пальпации. Лимфатические узлы могут достигать значительных размеров, образовывать мягкие или плотноватые конгломераты. Сдавление внутренних органов не характерно.
На более поздних стадиях заболевания присоединяется гепатомегалия и спленомегалия. Увеличение селезенки может проявляться ощущением тяжести или дискомфорта в левом подреберье, феноменом раннего насыщения.
За счёт накопления опухолевых клеток в костном мозге и вытеснения нормального гемопоэза на поздних стадиях могут развиваться анемия, тромбоцитопения, редко нейтропения. Поэтому пациенты могут жаловаться на общую слабость, головокружения, петехии, экхимозы, спонтанную кровоточивость.
Анемия и тромбоцитопения также могут иметь аутоиммунный генез.
Для заболевания характерна выраженная иммуносупрессия, затрагивающая преимущественно гуморальный иммунитет (гипогаммаглобулинемия). Из-за этого имеется предрасположенность к инфекциям, например, рецидивирующим простудным заболеваниям.
Необычным клиническим проявлением заболевания может быть гиперреактивность на укусы насекомых.
Диагностика
Опухолевые клетки имеют морфологию зрелых (малых) лимфоцитов: "штампованное" ядро с конденсированным хроматином без ядрышка, узкий ободок цитоплазмы. Иногда отмечается существенная (более 10%) примесь омоложенных клеток (пролимфоцитов и параиммунобластов), требующая проведения дифференциального диагноза с пролимфоцитарным лейкозом.
Необходимым критерием диагноза ХЛЛ является повышение абсолютного числа В-лимфоцитов в крови более 5×109/л.[1].
Иммунофенотипирование лимфоцитов методом проточной цитометрии обязательно для подтверждения диагноза. В качестве диагностического материала обычно используется периферическая кровь. Для клеток ХЛЛ характерен аберрантный иммунофенотип: одновременная экспрессия (коэкспрессия) маркеров CD19, CD23 и CD5. В дополнение к этому выявляется клональность. Диагноз ХЛЛ также может быть установлен на основании данных иммуногистохимического исследования биоптата лимфатического узла или селезенки.
Цитогенетическое исследование проводится методом стандартного кариотипирования или FISH. Задача исследования - выявление хромосомных мутаций, часть из которых имеет прогностическую значимость. Из-за возможности клональной эволюции исследование должно повторяться перед каждой линией терапии и в случае возникновения рефрактерности. Кариотипирование при ХЛЛ требует применения митогенов, поскольку без стимуляции редко удается получить необходимое для анализа количество метафаз. Интерфазная FISH при ХЛЛ не требует применения митогенов и отличается большей чувствительностью. При анализе используются локус-специфичные метки, позволяющие выявлять del17p13.1, del11q23, трисомию 12 хромосомы (+12) и del13q14. Это наиболее частые хромосомные поломки, встречающиеся при ХЛЛ:
- del13q14 выявляется в ~60% случаев и ассоциируется с благоприятным прогнозом
- удвоение хр.12 выявляется в ~15% случаев и ассоциируется с обычным прогнозом
- del11q выявляется в ~10% случаев и может ассоциироваться с резистентностью к алкилирующим химиопрепаратам
- del17p выявляется в ~7% случаев и может указывать на неблагоприятный прогноз
Скрининг гемолитической анемии из-за высокой частоты аутоиммунных осложнений при ХЛЛ необходим даже при отсутствии ее явных клинических проявлений. Рекомендуется проводить прямую пробу Кумбса, подсчет числа ретикулоцитов и определение уровня фракций билирубина. При наличии цитопении для уточнения ее генеза (специфическое поражение костного мозга или аутоиммунное осложнение) иногда необходимо исследование миелограммы, для чего выполняется стернальная пункция.
Рутинный физикальный осмотр позволяет получить достаточное представление о клинической динамике, поскольку заболевание носит системный характер. Выполнение УЗИ и компьютерной томографии для оценки объема внутренних лимфоузлов не является обязательным вне клинических исследований.
Стадирование
Используются системы стадирования, предложенные K.Rai[2] и J.Binet[3]. В них отражено естественное течение заболевания - постепенное накопление опухолевой массы. Прогноз пациентов на поздних стадиях может быть хуже, чем на более ранних.
| Стадия по Rai Описание 0 Только лимфоцитоз I Лимфоцитоз + увеличение лимфоузлов II Лимфоцитоз + увеличение печени и/или селезенки ± увеличение лимфоузлов III Лимфоцитоз + анемия (гемоглобин < 110 г/л) ± увеличение печени и/или селезенки, увеличение лимфоузлов IV Лимфоцитоз + тромбоцитопения (тромбоциты < 100х109/л) ± анемия, увеличение печени и/или селезенки, увеличение лимфоузлов | Стадия по Binet Степень распространения Показатели крови A ≤ 3 областей Гемоглобин ≥ 100 г/л и Тромбоциты ≥ 100х109/л B > 3 областей Гемоглобин ≥ 100 г/л и Тромбоциты ≥ 100х109/л C - Гемоглобин ≤ 100 г/л и/или Тромбоциты ≤ 100х109/л Области: л/у головы/шеи, подмышечные л/у, паховые л/у, печень, селезенка |
|---|
Лечение
Хронический лимфолейкоз является неизлечимым, однако медленнопрогрессирующим (индолентным) заболеванием.
Лечение не начинается сразу после подтверждения диагноза. Заболевание может сохранять стабильность годами, иногда в течение всей жизни больного. Часто наблюдается волнообразное течение с периодами увеличения и уменьшения опухолевого объема. Решение о необходимости начала терапии принимается обычно после периода более или менее длительного наблюдения.
Показания для начала лечения сформулированы в современных рекомендациях. Они отражают картину активной прогрессии заболевания, приводящей к ухудшению медицинского состояния больного и/или качества его жизни.
Из-за системного характера заболевания радиотерапия при ХЛЛ не применяется. Стандартом терапии являются химиотерапевтические режимы с включением нуклеотидных аналогов, алкилирующих препаратов и моноклональных антител.
Один из наиболее эффективных режимов - "FCR". Он позволяет получить полную ремиссию примерно у 85% больных низкой группы риска.
| Режим FCR | |
|---|---|
| Флударабин | 25 мг/м2 в/в или 40 мг/м2 р.о. 1-3 дни |
| Циклофосфамид | 250 мг/м2 в/в 1-3 дни |
| Ритуксимаб | 375 мг/м2 (1 курс) или 500 мг/м2 (2-6 курсы) 1 или 0 день |
Активно исследуется возможность применения в терапии алкилирующего препарата бендамустин.
Резистентость к цитостатикам, как правило, обусловлена нарушением механизмов инициации апоптоза в ответ на повреждения ДНК в клетках опухоли. Наиболее типичны мутации гена TP53, приводящие к его инактивации. Клетки с инактивированным p53 не погибают при накоплении повреждений генома. Более того, мутации, индуцированные цитостатиками, могут давать таким клеткам дополнительное преимущество за счет активации онкогенов или инактивации антионкогенов. Таким образом, мутагенез, индуцированный цитостатиками, может являться двигателем клональной эволюции.
У пациентов с резистентным течением в настоящее время используются высокие дозы глюкокортикостероидов, алемтузумаб (англ.)русск. (моноклональное антитело к CD52[4]), режимы, его содержащие, а также аллогенная ТКМ.
Проведение интенсивной химиотерапии и ТКМ у пожилых может быть затруднено плохим соматическим статусом и наличием серьезных сопутствующих заболеваний. В этой группе больных часто используется хлорамбуцил или комбинации на его основе.
Новые препараты (леналидомид, флавопиридол, облимерсен, люмиликсимаб, офатумумаб) и комбинированные режимы на их основе в настоящее время проходят заключительные этапы клинических испытаний. Большой потенциал имеет использование ингибиторов внутриклеточного сигналинга - CAL-101 (ингибитор дельта изоформы PI3K) и PCI-32765 (ингибитор тирозинкиназы Брутона).
Существует также значительное количество новых экспериментальных подходов к терапии ХЛЛ, эффективность и безопасность которых окончательно не установлена.
Прогноз
Прогноз сравнительно благоприятный, заболевание может протекать длительно без прогрессии. Медиана выживаемости от момента постановки диагноза достигает 8-10 лет. Однако у части больных лейкоз имеет агрессивное течение. Известен ряд факторов, которые позволяют прогнозировать результаты лечения и продолжительность жизни, в том числе
- Наличие или отсутствие признаков соматической гипермутации в генах вариабельных фрагментов иммуноглобулинов В-клеточного рецептора
- Использование определенных V-генов в структуре В-клеточного рецептора (например, VH3-21)
- Уровень экспрессии тирозинкиназы Zap-70
- Уровень экспрессии поверхностного маркера CD38
- Хромосомные мутации del17p, del11q, затрагивающие гены TP53 и ATM
- Уровень бета-2-микроглобулина в сыворотке крови
- Стадия заболевания по Rai и Binet
- Время удвоения числа лимфоцитов периферической крови и т.д.
Опухолевая трансформация, при которой клетки клона приобретают новые характеристики, делающие их похожими на диффузную крупноклеточную лимфому, носит название синдром Рихтера. Прогноз при наличии трансформации крайне неблагоприятный.
См. также
Гемобластозы
Лейкозы
Хронические лейкозы
Хронические лимфоцитарные лейкозы
Примечания
- ↑ http://www.ncbi.nlm.nih.gov/pubmed/18216293 Hallek M, Cheson BD, Catovsky D et al. Guidelines for the diagnosis and treatment of chronic lymphocytic leukemia: a report from the International Workshop on Chronic Lymphocytic Leukemia updating the National Cancer Institute-Working Group 1996 guidelines. Blood. 2008 Jun 15;111(12):5446-56. Epub 2008 Jan 23
- ↑ http://www.ncbi.nlm.nih.gov/pubmed/1139039 KR Rai et al. Clinical staging of chronic lymphocytic leukemia. Blood. 1975 Aug;46(2):219-34.
- ↑ http://www.ncbi.nlm.nih.gov/pubmed/7237385 JL Binet et al. A new prognostic classification of chronic lymphocytic leukemia derived from a multivariate survival analysis. Cancer. 1981 Jul 1;48(1):198-206.
- ↑ Лекарство, применяемое при лейкемии, может стать мощным оружием в борьбе против рассеянного склероза
Ссылки
- Патологическая анатомия. Курс лекций. Под ред. В. В. Серова, М. А. Пальцева. — М.: Медицина, 1998
 Кровь Кровь |
|
|---|---|
| Кроветворение | Костный мозг человека • Эритропоэз • Лейкопоэз |
| Компоненты | Плазма • Эритроциты • Гематокрит • Тромбоциты • Лейкоциты (Гранулоциты (Нейтрофилы • Эозинофилы • Базофилы) • Агранулоциты (Лимфоциты (T- • B- • NK-) • Моноцит)) |
| Биохимия | Группа крови • Резус-фактор • Буферные системы (Ацидоз • Алкалоз) • Сыворотка • Гликемия (Гипер- • Гипо-) |
| Заболевания | Анемия • Лейкоз • Коагулопатия (Гемофилия • Болезнь Виллебранда) |
| См. также | Гематология |

